试管婴儿,全称“体外受精-胚胎移植技术”(IVF-ET),是一项帮助不孕不育夫妻实现生育愿望的辅助生殖技术。其核心原理是将夫妻双方的精子和卵子取出体外,在实验室模拟人体子宫的环境中完成受精、胚胎培养,再将优质胚胎移植到女性子宫内,使其着床、发育直至分娩的过程。自1978年世界首例试管婴儿在英国诞生以来,这项技术已发展近半个世纪,全球已有超过800万例妊娠通过该技术实现,成为治疗不孕不育的重要手段,英国生理学家罗伯特·爱德华兹也因这项技术的突破获得2010年诺贝尔生理学或医学奖。
一、试管婴儿核心技术分类
随着技术的迭代,试管婴儿已发展出三代不同的技术,分别针对不同病因的不孕不育人群,并非“代数越高越好”,而是需根据夫妻双方的具体情况选择。
第一代试管婴儿(常规体外受精-胚胎移植)
核心是让精子和卵子在体外自然结合,适用于女性因素导致的不孕,比如输卵管梗阻、输卵管缺失、输卵管功能丧失,以及排卵障碍、子宫内膜异位症等情况。该技术操作相对简单,费用较低,但对精子质量有一定要求,精子质量较差时受精率会降低。
第二代试管婴儿(卵胞浆内单精子显微注射)
通过显微镜下的显微操作,将单个优质精子直接注入卵子内完成受精,主要解决男性因素导致的不育问题,比如严重少精子症、弱精子症、畸形精子症,以及射精障碍、无精子症(可通过穿刺获取精子)等。该技术能显著提高受精率,但操作技术要求更高,费用比第一代稍高,可能存在遗传男性不育基因的风险(如Y染色体微缺失)。
第三代试管婴儿(胚胎植入前遗传学检测)
在胚胎移植前,对胚胎进行基因或染色体筛查,筛选出健康的胚胎再进行移植,适用于夫妻一方或双方携带明确遗传病基因(如地中海贫血、染色体平衡易位等)、反复流产、多次移植失败或高龄女性(卵巢功能下降,染色体异常风险高)等人群。该技术能有效降低遗传病患儿出生的风险,提高妊娠成功率,但费用较高,且存在一定的检测技术局限性(可能出现误诊)。
二、试管婴儿适用人群
试管婴儿有严格的适应症,仅适用于无法自然受孕或常规助孕失败的夫妻,需经专业医生全面评估后才能开展,具体包括以下几类情况:
1、输卵管因素
这是最常见的适应症,包括输卵管梗阻(如盆腔炎、子宫内膜异位症、输卵管手术后遗症导致)、输卵管缺失、输卵管功能丧失(如输卵管积水、僵硬)等,导致精子和卵子无法自然相遇。
2、男性因素
严重少精子症、弱精子症、畸形精子症、无精子症(非梗阻性可通过睾丸穿刺获取精子,梗阻性可通过附睾穿刺获取精子)、射精障碍等。
3、排卵障碍
多囊卵巢综合征、卵巢功能减退(早发性卵巢功能不全)、下丘脑-垂体功能障碍(如垂体瘤、高泌乳素血症)等,经药物促排卵治疗后仍无法受孕的人群。
4、子宫内膜异位症
中重度子宫内膜异位症患者,或经药物、手术治疗后仍无法自然受孕的轻度患者,该病症可能破坏输卵管功能、影响卵子质量和胚胎着床。
5、不明原因性不孕
夫妻双方经全面检查(输卵管造影、精子质量检测、排卵监测等)后,仍无法找到明确不孕原因,经3-6个周期人工授精等常规助孕治疗后仍未受孕的人群。
6、其他特殊情况
夫妻一方或双方携带遗传病基因、反复自然流产、多次试管婴儿移植失败等。
同时,试管婴儿也有明确的禁忌症,以下情况不建议开展:女方子宫不具备妊娠功能(如先天性无子宫、子宫切除术后、严重子宫畸形)、夫妻一方或双方患有活动性感染性疾病(如艾滋病、梅毒、活动性肺结核)、女方身体疾病无法承受妊娠及分娩(如严重心脏病、肝肾功能不全)、夫妻任何一方酗酒、吸毒或存在认知障碍无法完成知情同意等。
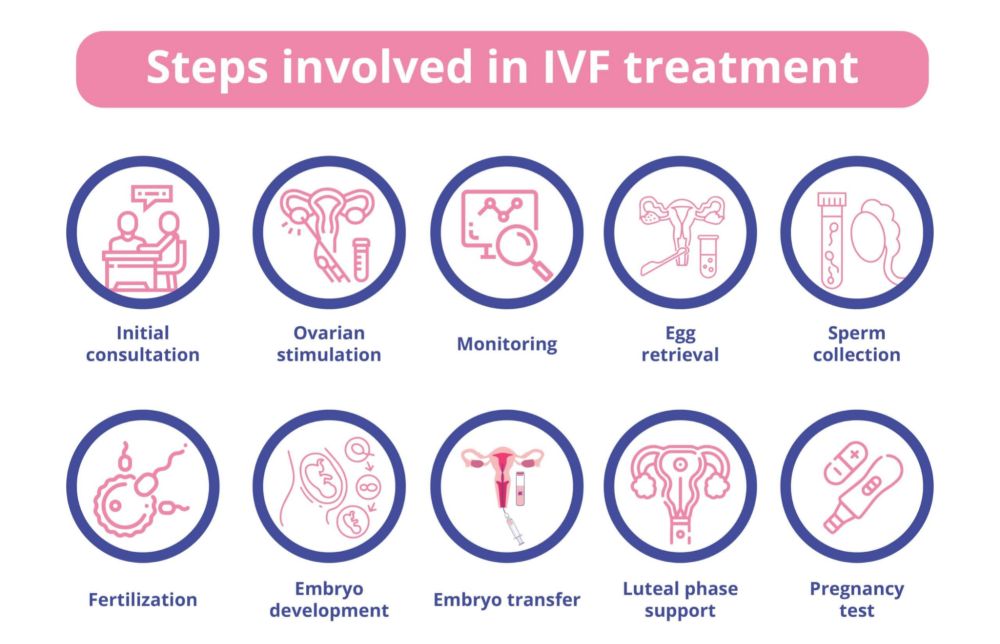
三、试管婴儿核心流程
一个完整的试管婴儿周期大约需要3-4周(部分情况可能更长),全程分为6个关键步骤,整体微创、无痛,夫妻双方需积极配合医生:
1、术前全面检查(1-2周)
这是试管成功的基础,夫妻双方都需进行检查。女方重点检查卵巢功能(抗苗勒管激素AMH、基础激素水平)、子宫内膜、输卵管、病原体(肝炎、梅毒、艾滋病等)及重要器官功能;男方重点检查精液分析(精子活力、畸形率)、睾丸内分泌功能、病原体及重要器官功能,无精子症患者需额外进行附睾或睾丸穿刺检查。检查目的是评估身体条件、排除禁忌症,只有双方达标才能进入下一环节。
2、促排卵治疗(10-14天)
正常女性每月仅排出1颗卵子,无法满足试管需求,因此需要通过促排卵药物刺激卵巢,让多个卵泡同时发育成熟。期间医生会每隔2-3天通过B超监测卵泡发育情况,根据卵泡大小调整用药剂量,确保卵子正常成熟。常用的促排卵方案有拮抗剂方案、长方案、短方案等,医生会根据女方年龄、卵巢功能制定个性化方案。
3、取卵+取精(1天)
当卵泡发育成熟后,医生会在静脉麻醉(卵泡少于5个者可不用麻醉)下,通过阴道超声引导的微创穿刺手术,从女方卵巢中取出成熟卵子,全程仅需5-10分钟,术后观察2-3小时无异常即可离院,无需住院。同时,男方